Adresse
1 rue René Dumont
77380 Combs-la-Ville
Nos horaires
Lundi au Vendredi : 9h – 18h
Astreinte 24h/24 7j/7
La maladie de Parkinson
La maladie de Parkinson est une maladie neuro-dégénérative caractérisée par la destruction d’une population spécifique de neurones : les neurones à dopamine de la substance noire du cerveau. Ces neurones sont impliqués dans le contrôle des mouvements. À ce jour, les causes de la maladie restent inconnues.

Le premier critère pour poser le diagnostic est la présence de deux au moins des trois symptômes majeurs de la maladie :
Les symptômes de la maladie sont nombreux et chaque patient est différent dans l’expression des symptômes ainsi que dans leur ressenti. Ainsi certains patients vont trembler et d’autres pas du tout.
Dans le même temps les tremblements seront très difficiles à vivre pour certains et ne seront pas trop gênants pour d’autres. Voici une liste (non exhaustive) de symptômes que l’on peut retrouver chez les patients atteints de la maladie de Parkinson. Encore une fois tous les patients n’auront pas tous les symptômes.
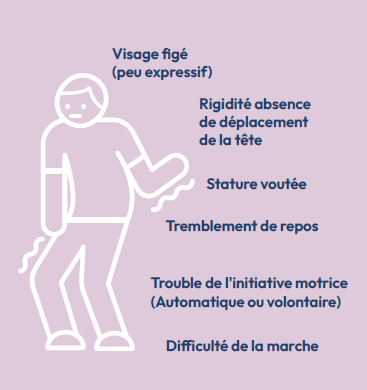
> L’akinésie ou la lenteur des
mouvements (période intermédiaire)
> La rigidité ou la raideur
des mouvements (période OFF)
> Le tremblement
> Le piétinement ou freezing :
Les pieds du patient sont comme collés au sol et donc il n’arrive pas à démarrer. Mettre un obstacle devant les pieds du patient envoie
un message au cerveau pour qu’il franchisse l’obstacle et là la marche débute.
> Les dyskinésies ou les mouvements
involontaires : ce sont des mouvements que le patient ne maîtrise pas. Cela peut toucher aussi
bien les membres supérieurs que les membres inférieurs. Ce symptôme peut être signe d’un surdosage.
> Les troubles de l’équilibre
ou les chutes
> Les troubles de la déglutition
> La fatigue
> Les troubles du sommeil
> La somnolence diurne
> Les troubles de la sexualité
> Les douleurs
> Les troubles digestifs
> Les troubles urinaires
> L’hyperémotivité et le stress
> L’anxiété
> La dépression
> L’apathie qui est à différencier de
la dépression bien que très proche
d’un point de vue symptomatique.
Il existe plusieurs types de thérapeutiques pour traiter les symptômes de la maladie de Parkinson. Ce sont des traitements à viser symptomatique et non curatif.
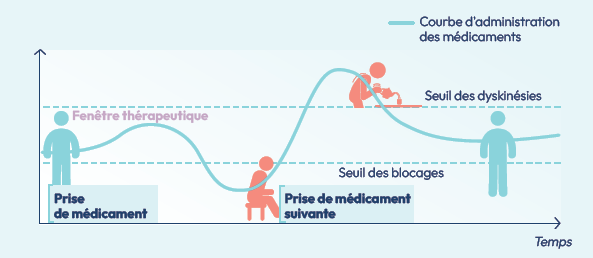
Les traitements médicamenteux visent à pallier le manque de dopamine soit en mimant l’action de la dopamine, soit en administrant une substance qui sera transformée en dopamine, soit en donnant une substance qui bloque la dégradation de la dopamine. Ils sont donnés par voie orale dans la majorité des cas.
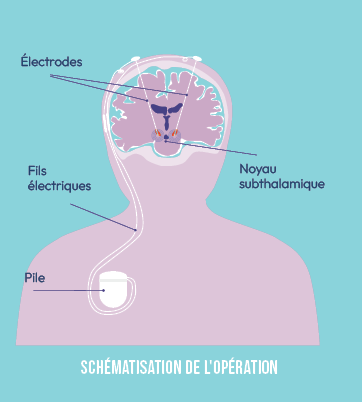
Le traitement chirurgical consiste en une stimulation cérébrale profonde (implantation d’électrodes dans le cerveau).
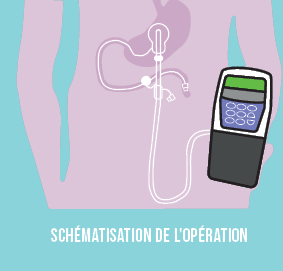
Une sonde à demeure est mise en place lors d’une gastrostomie endoscopique percutanée réalisée sous anesthésie générale. L’administration du gel de lévodopa se fait alors directement dans le jéjunum à l’aide d’une pompe portable.
Son intérêt majeur est la possibilité de l’injecter en sous-cutané avec une résorption complète et rapide. Elle parvient ainsi au cerveau en moins de 10 minutes et contrôle en un délai très court les symptômes parkinsoniens.
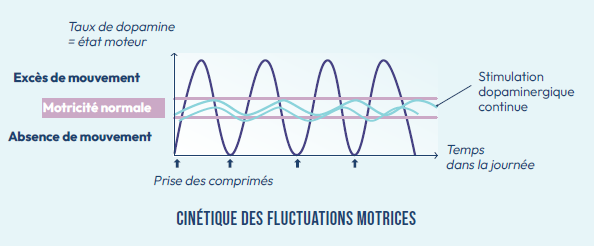
Dans les formes très évoluées de la maladie de Parkinson, son utilisation en injection continue à l’aide d’une
« minipompe », sur le même modèle que les pompes à insuline pour équilibrer parfaitement le diabète, permet de stabiliser l’état moteur. C’est le principe de la stimulation dopaminergique continue.
L’indication peut être posée chez le patient fluctuant, lorsque les phases « off » sont prolongées, que les
effets « on-off » sont très fréquents (nécessitant par exemple plus de 5 injections d’apomorphine par jour)
ou que les phases de dyskinésies sont prolongées.
En dehors d’une détérioration cognitive sévère et de symptômes psychotiques, il n’y a pas de réelles contre-indications à la pompe à apomorphine, en particulier l’âge n’est pas une limitation, ce qui fait de
cette technique une alternative de choix en cas de
contre-indication à la stimulation cérébrale profonde.
La pompe à apomorphine délivre en permanence en sous-cutané un débit de base auquel peut s’ajouter,en appuyant sur une touche prévue àcet effet, une quantité supplémentaire d’apomorphine (bolus) en cas déblocage, une injection d’apomorphine avec un stylo pouvant également être envisagée notamment le matin avant la mise en route de la pompe. Habituellement la pompe est branchée le matin au lever et retirée le soir au coucher.
Certains patients peuvent en bénéficier sur l’ensemble du nycthémère du fait par exemple d’une akinésie nocturne sévère. Il est alors nécessaire de réduire le débit pendant la nuit.
En pratique, le plus souvent une infirmière ou une
personne de l’entourage met en place la pompe, puis avec de l’autonomie le patient peut gérer seul. Les techniques de pose et de retrait sont simples et
rapides. En cas de difficultés, il est toujours possible de faire appel à son infirmier(e) libéral ou encore de
contacter son prestataire, qui reste disponible 7jours /7.
Les sites d’injection sont les bras (partie externe), les cuisses (partie externe), l’abdomen et le haut du dos. Il est conseillé de changer régulièrement de site d’injection afin d’éviter la formation de nodules sous-cutanés et de favoriser la résorption sous-cutanée. Pour les mêmes raisons, la dilution de l’apomorphine est au ½ dans du sérum physiologique. La pompe est portée soit en bandoulière soit en ceinture abdominale, reliée par une fine tubulure à une aiguille sous-cutanée mise en place pour la journée.

Anthony DESJARDINS atteint de la maladie de Parkinson, est accompagné par ID-Care.

La pompe Cronopar III
qui se décline en 3 tailles : 20 ml, 30 ml, 50 ml

La pompe Cronopar IV
qui se décline en cartouche de 20 ml ou réservoir
Pour ce qui est des cathéters il en existe 2 sortes :
Ils sont moins utilisés maintenant mais se révèlent utiles quand les patients sont allergiques au téflon.

La pompe So Connect Version 2
qui elle n’a pas 3 tailles différentes mais peut accueillir 3 tailles de seringues

La pompe Dmine
qui comporte un réservoir à remplir par la pompe et fonctionne avec du Dopacetpin

Les 4 pompes fonctionnent avec des seringues qui leurs sont propres.
La pompe à foslevodopa / foscarbidopa est une solution de traitement continu destinée aux personnes atteintes de la maladie de Parkinson. Elle permet l’administration régulière de foslévodopa par voie sous-cutanée à l’aide d’une pompe externe.
Ce mode d’administration vise à assurer un apport dopaminergique continu, afin de compenser à la fois le déficit en dopamine et les limites liées au passage du traitement par l’estomac. En délivrant le médicament de manière stable, la pompe contribue à réduire les fluctuations d’efficacité pouvant survenir avec les traitements pris par voie orale.
Les paramètres de perfusion peuvent être ajustés en fonction des besoins de chaque patient. Le traitement peut également être interrompu s’il ne s’avère pas adapté.
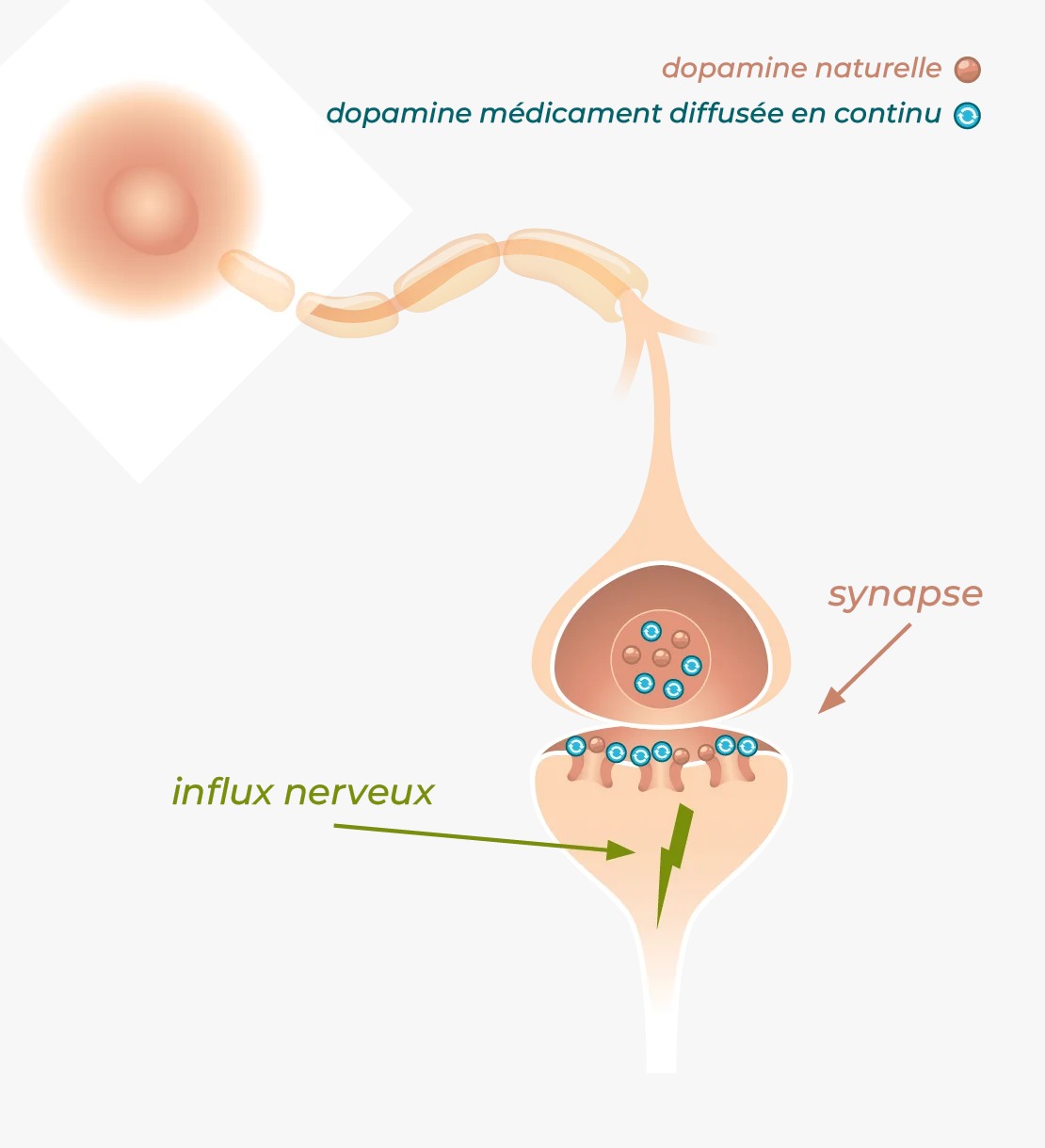
Une fois administrée, la foslévodopa est convertie en lévodopa, puis en dopamine. Cette dopamine agit au niveau du cerveau en se fixant sur les récepteurs impliqués dans le contrôle du mouvement. Elle participe ainsi à la transmission de l’influx nerveux nécessaire à la fluidité et à la précision des gestes.
Administrée par voie sous-cutanée, la foslévodopa permet une diffusion plus rapide, plus régulière et plus prévisible qu’une prise par voie orale.
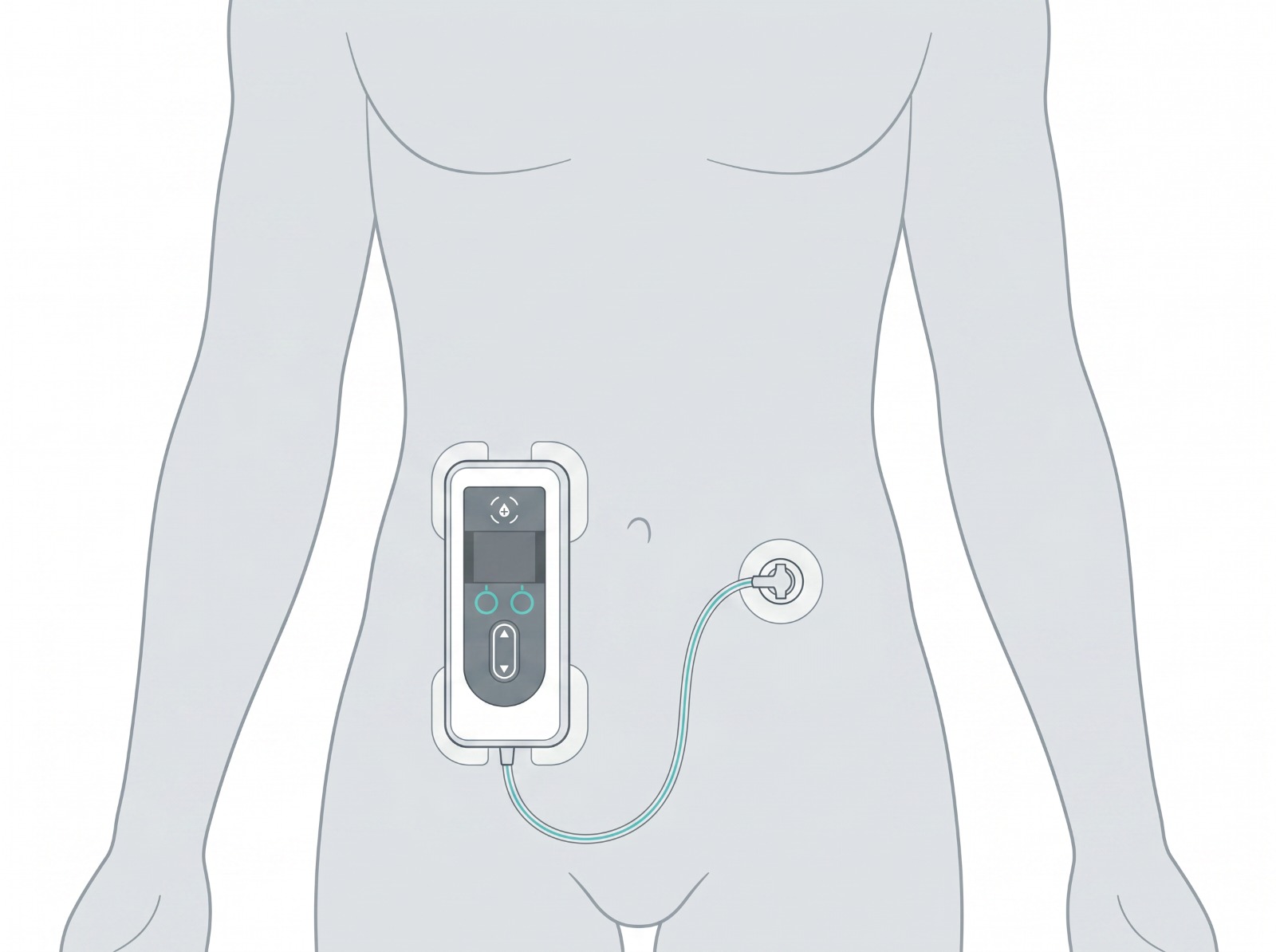
La foslévodopa sera administrée par un cathéter sous cutané. Une tubulure reliera ce cathéter à la pompe.
Il existe un seul modèle de pompe qui est à batterie, programmable, manuel et portable.
Le médicament est délivré par la pharmacie de ville et se présente sous forme de flacon. Il est à conserver au réfrigérateur.
Les aidants (époux, épouse, enfants etc.…) sont essentiels dans la prise en charge des patients parkinsoniens sous pompe.
Les patients étant très sensibles aux émotions l’impact de l’aidant est très important. En effet, un aidant convaincu par le traitement sera un moteur dans la prise en charge, le patient étant motivé et rassuré par ce dernier.
A l’inverse un aidant qui n’est pas convaincu ou motivé sera un frein dans la prise en charge et ce même si le patient est en accord avec le traitement. Il ne faut pas négliger l’aidant et bien prendre en compte ses appréhensions et ses
questionnements. Il faut aussi prendre en considération leur fatigue et leur implication auprès du patient et ne pas hésiter à les rassurer et les écouter.
L’idéal est de faire le suivi avec eux. Ils sont d’une grande aide pour analyser l’état moteur du patient et plus particulièrement quand ce dernier à des problèmes d’élocution. En bref l’aidant est un élément non négligeable et un élément clé d’une bonne prise en charge.
Site internet de France PARKINSON : www.incr.fr


Il s’agit de l’administration par voie sous-cutanée (sous la peau), de médicaments dans l’organisme pouvant se faire grâce à une pompe portable. Pour l’utilisation de votre matériel et les consignes de sécurité, reportez-vous à la notice qui vous a été remise et où figurent les instructions qui vous ont été délivrées par votre infirmier ID-Care.

Votre traitement est administré par voie sous-cutanée : c’est un cathéter (ou aiguille) introduit directement dans l’hypoderme (sous la peau).

> Respectez les horaires et la durée de votre traitement, prescrits par votre médecin.
> Respectez les consignes de sécurité et d’hygiène :
– Stockez vos consommables dans un endroit propre et sec.
– Lavez-vous les mains avant chaque soin.
– Préparez le traitement sur un support nettoyé et désinfecté.
> Si vous réalisez vous-même vos soins, respectez les 5 étapes du lavage des mains expliquées ci-dessous :
1. Enlevez au préalable les bagues et les bracelets, si vous en avez.
2. Mouillez vos mains et vos poignets.
3. Savonnez-les à l’aide d’un savon liquide dans l’ordre suivant :
– les paumes d es mains,
– entre les doigts et frottez vos ongles avec une brosse s’ils sont sales,
– le dos des mains,
– les poignets.
4. Rincez : commencez par vos mains en faisant couler l’eau du haut des doigts vers les poignets puis continuez à rincer vos poignets sans revenir en arrière. Fermez le robinet avec un papier absorbant.
5. Séchez vos mains avec un autre papier absorbant en tamponnant du haut des mains vers les poignets.
> Enfin, une hygiène corporelle est indispensable ainsi qu’un environnement propre.

> Administrer les traitements et réaliser les soins, prescrits par votre médecin.
> Surveiller les effets secondaires liés à votre traitement.
> Selon le protocole défini par votre médecin, veiller au bon déroulement de votre traitement (24h/24 et 7j/7). Vous devez le prévenir en cas de problème médical.
> Pensez à informer votre infirmier si vous êtes allergique à un médicament.

> Rechercher pour vous un infirmier libéral si vous n’en connaissez pas.
> Transmettre les informations utiles à votre médecin.
> Mettre à votre disposition le matériel et les consommables dont vous avez besoin.
> Expliquer à votre infirmier libéral et votre entourage, si besoin, le fonctionnement de votre matériel et l’utilisation du consommable.